Intramuskuläre Injektionen werden bei Erwachsenen üblicherweise in den mittleren oder kleinen Gesäßmuskel oder den Deltamuskel am Oberarm vorgenommen. Bei Kindern wählt man bevorzugt den seitlichen Oberschenkelmuskel.
Wichtig
Patienten, die mit Medikamenten zur Gerinnungshemmung behandelt werden (Antikoagulanzien, Heparine) sollten wegen der Nachblutungsgefahr keine intramuskulären Injektionen erhalten. Auch bei Verdacht auf akuten Herzinfarkt oder Schlaganfall keine i. m.-Injektionen verabreichen (Lyse wird unmöglich)!
Um den Nervus ischiadicus nicht zu schädigen, dürfen intramuskuläre Injektionen keinesfalls in den großen Gesäßmuskel gegeben werden.
Bei Erwachsenen kommt meistens die Methode nach von Hochstetter zum Einsatz:
Der Patient liegt entspannt auf der Seite. Man orientiert sich an 3 Punkten (Abb. 4.6.4.1): Trochanter major (großer Rollhügel), Spina iliaca anterior superior (vorderer oberer Darmbeinstachel) und Eminentia cristae iliacae (wulstige Verdickung am Darmbeinkamm). Zur Orientierung dient immer die gegengleiche Hand (z. B. die linke Hand, wenn in die rechte Gesäßhälfte injiziert wird).
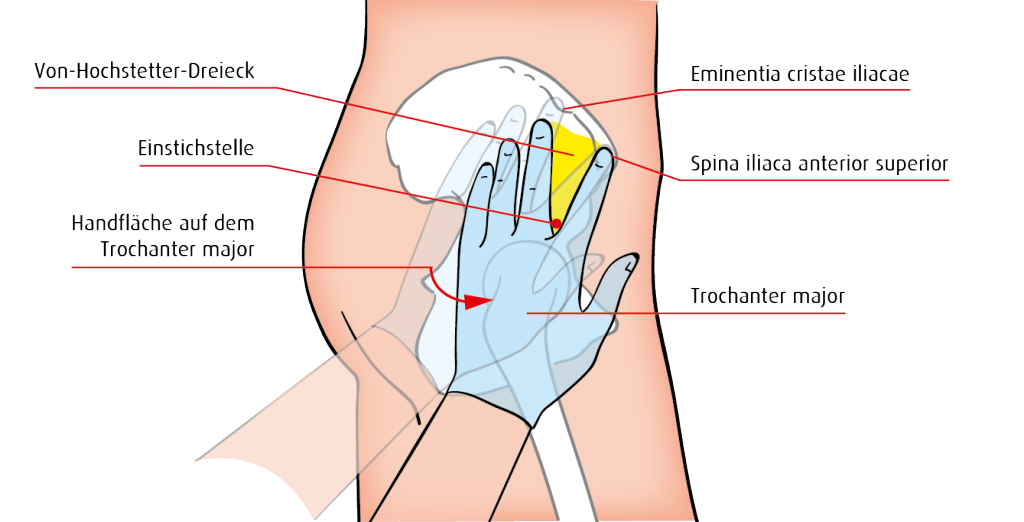
Zuerst sucht der Zeigefinger den vorderen oberen Darmbeinstachel auf. Danach wandert der Mittelfinger von dieser Stelle aus etwa 5 cm am Darmbeinkamm entlang nach hinten. Schließlich wird die Hand etwa 2 cm nach vorne gedreht (Zeigefinger bleibt auf dem Darmbeinstachel), bis der große Rollhügel in der Mitte der Handfläche liegt. Die Injektionsstelle liegt an der Spitze des Dreiecks, das Mittel- und Zeigefinger bilden.
Die Injektionsstelle muss gut desinfiziert werden (siehe „allgemeine Regeln für Injektionen“). Die Länge der Kanüle richtet sich nach der Dicke des Unterhautfetts. Es muss sichergestellt sein, dass die Injektion den Muskel erreicht. Es wird zügig senkrecht in den zuvor ermittelten Punkt eingestochen.
Vor der Abgabe der Injektion muss unbedingt am Spritzenkolben gezogen werden um zu prüfen, ob versehentlich ein Blutgefäß getroffen wurde (Aspirationsversuch). Wird Blut aspiriert, darf nicht injiziert werden, weil sonst schwerste Gewebeschäden drohen. Kann kein Blut angesaugt werden, erfolgt die Injektion langsam, um Schmerzen zu verringern. Am Schluss ein paar Sekunden warten, Nadel zügig herausziehen und mit einem Tupfer mindestens 60 Sekunden auf die Injektionsstelle drücken.
Zum Schutz der Wäsche vor Bluttropfen, die aus der Injektionsstelle austreten können, ein kleines Pflaster aufkleben. Kanüle durch Schließen der Schutzklappe sichern.
Das Wichtigste für die Praxis
- Zum Schlucken von Tabletten den Kopf etwas nach vorne neigen.
- Packungsbeilage beachten, ob sich Tabletten zum Teilen, Mörsern, Öffnen usw. eignen.
- Beim Zählen von Tropfen die Tropfflasche richtig halten (senkrecht oder schräg). Tropfen nicht abschlagen, sondern warten, bis sie sich lösen.
- Nur dafür geeignete Medikamente dürfen über eine PEG-Sonde verabreicht werden. Tabletten, Dragees, Filmtabletten, Weich- oder Hartgelatinekapseln dürfen nur zerkleinert werden, wenn der Überzug nicht dem Schutz vor der Magensäure dient (Packungsbeilage beachten).
- Transdermale therapeutische Systeme (TTS): Pflaster frühestens nach 7 Tagen Pause wieder auf eine bereits verwendete Stelle kleben. Die meisten Pflaster dürfen nicht zerschnitten werden.
- Beim Auftragen von Medikamenten auf die Haut (topische Therapie) Handschuhe tragen oder Hände danach gründlich reinigen.
- Topisch angewandte Mittel können systemische Wirkungen haben. Beispiel: großflächige Anwendung von Kortikoiden auf dünner Altershaut.
- Vaginal applizierte Medikamente im Liegen einführen, keine Tampons tragen.
- Medikamente, die über den Mastdarm eingebracht werden, können entweder lokal (örtlich) wirken (z. B. Hämorrhoiden, Colitis ulcerosa) oder systemisch (←), z. B. Fieberzäpfchen für Kleinkinder.
- Tropflösungen, die an Auge, Nase oder Ohr verwendet werden, sind nur für einen einzigen Patienten bestimmt. Verfallsdatum beachten.
- Haben inhalativ angewandte Medikamente nicht die gewünschte Wirkung, sind oft Anwendungsfehler die Ursache. Daher Patienten gründlich anweisen und Inhalationstechnik regelmäßig kontrollieren.
- Im Kühlschrank gelagerte Injektionslösungen vorher auf Körpertemperatur erwärmen. Kanüle nicht in Durchstechflaschen belassen, sondern für jede Entnahme eine neue verwenden. Kanüle danach verwerfen und nicht für Injektion verwenden. Sicherheitskanülen: nach Gebrauch Schutz zurückklappen. Herkömmliche Kanülen: nie in die Kappe zurückschieben (Gefahr der Stichverletzung), in geeignete Behälter abwerfen.
- Subkutane Injektion (z. B. Insulinpen): Für jede Injektion eine neue Nadel verwenden, Anwendungsstelle systematisch wechseln.
- Intramuskuläre Injektion: Bei Erwachsenen meistens seitlich in den mittleren oder kleinen Gesäßmuskel, nie in den großen. Vor dem Injizieren Aspirationsversuch (Blutgefäß getroffen?). Damit Wirkstoffe nicht ins Unterhautfett gelangen, auf genügend lange Kanüle achten.
- Keine i. m.-Injektionen für Patienten unter Gerinnungshemmern (orale Antikoagulanzien, Heparine) oder bei Verdacht auf akuten Herzinfarkt oder Schlaganfall.